📌 Plötzlich hervortretende Venen: 6 häufige harmlose Ursachen und 3 Warnsignale, die eine dringende Konsultation erfordern
Posted 1 janvier 2026 by: Admin
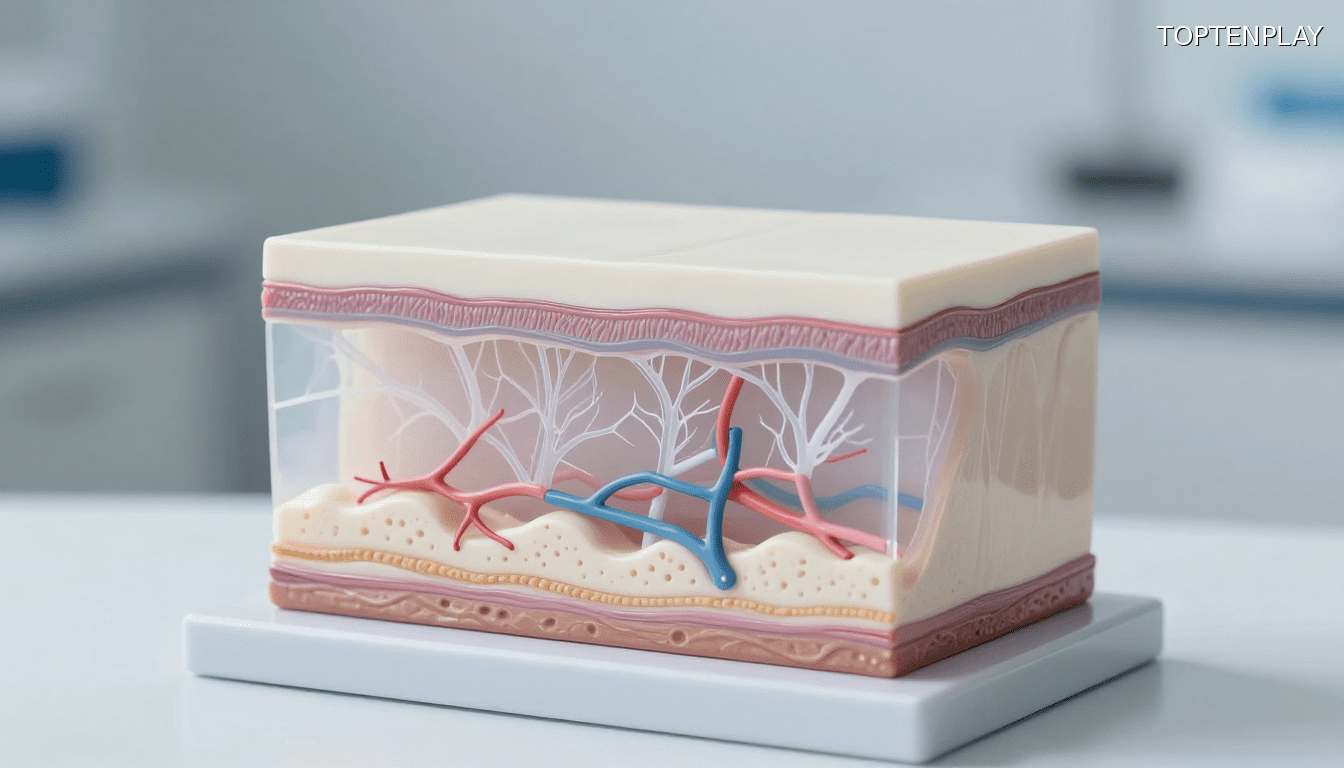
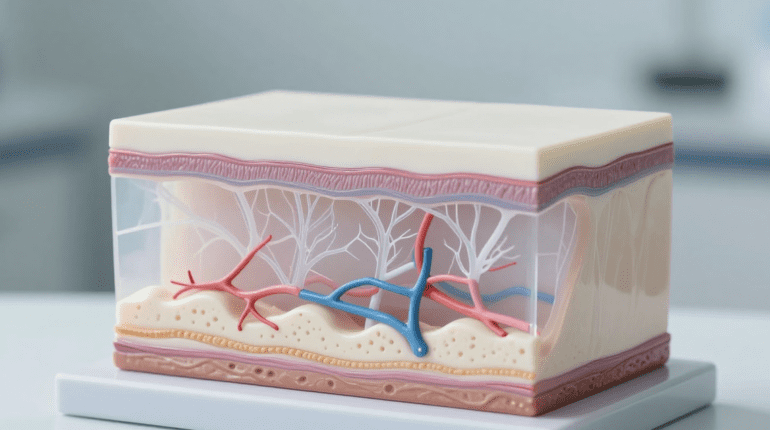
Die physiologischen Mechanismen des Erscheinens von Venen
Das plötzliche Hervortreten von Venen an Händen, Armen oder Beinen findet seine Erklärung in der Mechanik unserer Anatomie. Die Reduzierung des Unterhautfettgewebes ist die häufigste Ursache für dieses Phänomen: Diese Fettschicht fungiert als natürliche Tarnung für das oberflächliche Venennetz. Ein signifikanter Gewichtsverlust, eine natürlich schlanke Konstitution oder die altersbedingte Fettumverteilung reichen aus, um diese bisher unsichtbaren Gefäße freizulegen.
Auch körperliche Aktivität spielt eine entscheidende Rolle. Bewegung führt zu einer Erhöhung des Herzzeitvolumens und weitet die Venen, um ein erhöhtes Blutvolumen aufzunehmen. Langfristig baut Krafttraining Muskelmasse auf, die die oberflächlichen Venen buchstäblich an die Hautoberfläche drückt, was das charakteristische aderige Aussehen von Athleten erzeugt.
Die Thermoregulation verstärkt dieses Phänomen vorübergehend: Umgebungshitze, Fieber oder eine einfache heiße Dusche lösen eine Vasodilatation der oberflächlichen Gefäße aus, um Körperwärme abzuführen. Die Hautalterung mit ihrem fortschreitenden Verlust an Kollagen und Elastin macht die Haut dünner und transparenter, wodurch die darunter liegenden Strukturen stärker exponiert werden.
Hormonelle Schwankungen sind ein verkannter, aber bedeutender Faktor. Während der Schwangerschaft, der Menopause oder bestimmter Hormonbehandlungen verändern Schwankungen von Östrogen und Progesteron den Gefäßtonus und das Blutvolumen, was das Auftreten von Besenreisern begünstigt. Die genetische Veranlagung bleibt schließlich entscheidend: Eine vererbte Venenelastizität und eine von den Eltern übertragene Hauttransparenz erklären, warum in bestimmten Familien systematisch sichtbare Venen auftreten.
Medizinische Warnsignale, die nicht ignoriert werden sollten
Obwohl diese physiologischen Mechanismen die Mehrheit der Fälle erklären, erfordern bestimmte venöse Manifestationen sofortige Wachsamkeit. Das plötzliche und einseitige Auftreten prominenter Venen an nur einer Gliedmaße, ohne offensichtlichen Auslöser wie eine neue körperliche Aktivität oder Gewichtsverlust, stellt das erste Warnsignal dar. Diese Asymmetrie deutet auf eine lokalisierte Obstruktion oder eine Veränderung des Gefäßdrucks hin, die über den Rahmen einer einfachen physiologischen Variation hinausgeht.
Eine oberflächliche Thrombophlebitis äußert sich durch eine beim Tasten feste, strangförmige Vene, begleitet von ausgeprägter Empfindlichkeit, Rötung und lokaler Wärme. Dieses Blutgerinnsel in einer oberflächlichen Vene erfordert trotz geringerer Schwere als eine tiefe Thrombose eine ärztliche Untersuchung, um eine Ausbreitung zu verhindern.
Die tiefe Venenthrombose stellt einen absoluten Notfall dar. Obwohl das Gerinnsel selbst in der Tiefe unsichtbar bleibt, sind seine Folgen an der Oberfläche ablesbar: plötzliche Schwellung eines Beins, starke Schmerzen ähnlich einem anhaltenden Krampf, Wärme und Rötung. Paradoxerweise können oberflächliche Venen sichtbarer werden, da sie als Umgehungskreisläufe angesichts der tiefen Blockade dienen. Diese Situation erfordert eine sofortige Behandlung, da das Risiko einer Lungenembolie ein unverzügliches Eingreifen erzwingt.
Die Kombination aus neuer Venensichtbarkeit und Entzündungssymptomen unterscheidet die harmlose Veränderung von der Gefäßpathologie. Schmerz, Schwellung, Rötung oder Wärme verwandeln eine einfache anatomische Beobachtung in ein klinisches Alarmsignal.
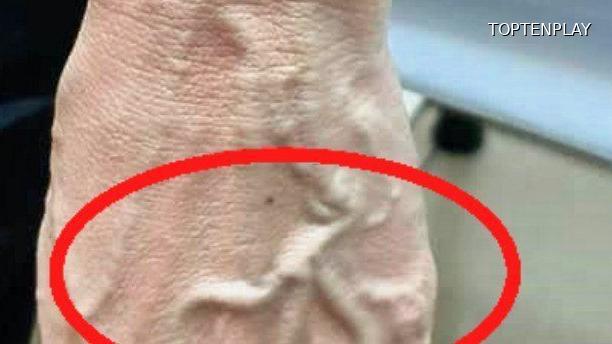
Chronisch-venöse Insuffizienz und ihre Manifestationen
Jenseits von Gefäßnotfällen entwickelt sich die chronisch-venöse Insuffizienz (CVI) schleichend und zieht eine subtile Grenze zwischen Normalität und Pathologie. Diese Verschlechterung des venösen Rückflusses äußert sich in sichtbar erweiterten und gewundenen oberflächlichen Venen, die jene bekannten Krampfadern bilden, von denen fast 30 % der erwachsenen Bevölkerung betroffen sind.
Die ersten Anzeichen gehen über die reine Ästhetik hinaus. Eine anhaltende Schwere der Beine am Ende des Tages, Knöchelödeme, die sich bei längerem Stehen verschlimmern, und das Gefühl von Hautspannung offenbaren ein Venensystem, das Schwierigkeiten hat, seine Funktion des Blutrückflusses gegen die Schwerkraft zu erfüllen. Die Haut selbst zeugt von diesem Gefäßleiden: bräunliche Pigmentierung um die Knöchel, Bereiche mit venösem Ekzem, manchmal Hautverhärtungen, die eine chronische Entzündung des schlecht durchbluteten Gewebes widerspiegeln.
Zu den Risikogruppen gehören Personen mit sitzenden Berufen oder Berufen, die langes Stehen erfordern, Frauen mit mehreren Schwangerschaften und Personen mit familiärer Veranlagung. Fettleibigkeit und Rauchen verschlimmern diese Entwicklung erheblich.
Unbehandelt schreitet die CVI zu schwerwiegenden Komplikationen fort: schwer heilende venöse Geschwüre, wiederkehrende Hautinfektionen oder sogar wiederholte oberflächliche Thrombosen. Dieser fortschreitende Verlauf rechtfertigt ein frühzeitiges Eingreifen, lange vor dem Auftreten dieser irreversiblen Komplikationen, die die Lebensqualität dauerhaft beeinträchtigen und aufwendige Behandlungen erfordern.
Wann man einen Arzt aufsuchen sollte: Kriterien für eine fundierte Entscheidung
Angesichts dieses schleichenden Fortschreitens bleibt die entscheidende Frage: Wann sollte man die Schwelle zur Arztpraxis überschreiten? Die Antwort basiert auf einer klaren Hierarchisierung der Symptome.
Eine dringende Konsultation ist unverzüglich erforderlich bei akuten Schmerzen in Verbindung mit einer einseitigen Beinschwellung, lokaler Wärme mit Rötung oder plötzlich strangförmigen und schmerzhaften Venen. Diese Manifestationen deuten auf eine Thrombose hin, die eine sofortige Behandlung erfordert, um eine Lungenembolie zu verhindern.
Umgekehrt sind Venen, die nach einem signifikanten Gewichtsverlust oder einem intensiven Trainingsprogramm sichtbar geworden sind, ohne Schmerzen oder Ödeme, ein Fall für einfache Beobachtung. Eine geplante Konsultation wird relevant, wenn anhaltende Schwere, wiederholte nächtliche Krämpfe oder fortschreitende Hautveränderungen hinzukommen.
Die medizinische Bewertung stützt sich auf den venösen Echo-Doppler, eine nicht-invasive Untersuchung, die den Blutfluss präzise kartiert und Obstruktionen oder pathologische Refluxe erkennt. Je nach Ergebnis reichen die therapeutischen Optionen von medizinischer Kompression und Anpassungen des Lebensstils (regelmäßige körperliche Aktivität, nächtliches Hochlagern der Beine, ausreichende Flüssigkeitszufuhr) bis hin zu gezielten Eingriffen: Sklerotherapie bei kleinen Krampfadern, thermische Ablation oder Chirurgie bei schweren Fällen.
Die tägliche Prävention bleibt grundlegend: Vermeiden von langem Stillstehen, Bevorzugung von Gehen, das die Wadenmuskelpumpe aktiviert, Aufrechterhaltung eines gesunden Gewichts und korrekte Flüssigkeitszufuhr. Diese Wachsamkeit verwandelt ein plötzlich sichtbares Venennetz in eine einfache physiologische Erinnerung statt in eine dauerhafte medizinische Sorge.




















